


В многопрофильном медицинском центре «Медскан» в Москве успешно проводится дистанционная лучевая терапия у пациентов с диагнозом «рак шейки матки (РШМ)».
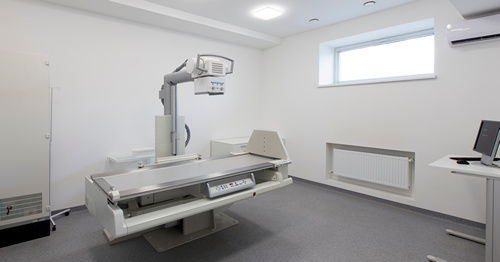
Лучевая терапия проводится с использованием высокоточного технического комплекса – линейного ускорителя Varian TrueBeam, оснащенного всеми необходимыми опциями для реализации наиболее актуальных и эффективных методов лечения (лечение под контролем изображения (IGRT), модулированная по интенсивности радиотерапия (IMRT) и т.д.).
Проведение дистанционной лучевой терапии также предусматривает тщательную комплексную предлучевую подготовку: с помощью современных томографов (компьютерного и магнитно-резонансного) выполняется топометрия (разметка), которая позволяет подвести дозу к злокачественному новообразованию при минимальной дозовой нагрузке на близлежащие здоровые структуры и ткани. От качества предлучевой подготовки во многом зависит результат курсового лечения.
В клинике ведут прием высококвалифицированные специалисты, прошедшие стажировку и получившие практический опыт в зарубежных онкологических центрах. Для каждого клинического случая собирается команда врачей различных специализаций для обсуждения наиболее результативной лечебной стратегии. При этом учитываются результаты диагностики, сопутствующая патология пациентки, другие индивидуальные особенности. Благодаря современным телемедицинским технологиям возможно обсуждение спорных клинических случаев с ведущими международными экспертами.
В медицинском центре Медскан вам будет оказана оперативная высококвалифицированная помощь.
Цены на наши услуги указаны в прайсе на сайте клиники.
О лучевой терапии шейки матки
Рак шейки матки является одним из наиболее распространенных онкологических заболеваний женской репродуктивной системы. Проблема может коснуться как молодых, так и пожилых женщин.
Лучевая терапия при раке шейки матки используется специалистами как в качестве основного и так дополнительного лечебного метода. Результатом пройденного курса облучения может быть полное излечение или стойкая ремиссия. Ориентируясь на результаты диагностических исследований, результаты ранее проведенных этапов лечения, лечащим врачом подбирается оптимальный протокол радиотерапии (суммарная курсовая доза излучения, количество сеансов лечения).
Существуют следующие варианты радиотерапии при лечении РШМ:
Наиболее актуальные методики дистанционной лучевой терапии:
Выполнение внутриполостной лучевой терапии предполагает доставку максимально допустимой дозы излучения к заданному локальному объёму облучения. Методика позволяет дополнительно подвести к зоне первичной опухоли высокую дозу излучения, достаточной для достижения оптимального лечебного результата. При сочетанном режиме облучения брахитерапия проводится после завершения курса химиолучевого лечения (комбинация дистанционной лучевой терапии и химиотерапии).
Паллиативная лучевая терапия – вид паллиативной помощи, предполагающей устранение симптомов основного заболевания, но не излечение самой болезни. Цель паллиативной помощи – повышение качества жизни тяжелобольного. Данный вариант ЛТ показан ослабленным пациентам, при наличии кровотечения из влагалища и/или выраженных болях.
Показания к проведению лучевой терапии РШМ:
На начальной стадии РШМ, после хирургического лечения, оценивается вероятность рецидива. Количество баллов GOG – это произведение таких показателей, как глубина прорастания опухоли в строму, клинический размер опухоли, степень сосудистой и лимфоваскулярной инвазии. Низкий риск определяется количеством баллов меньше 40, средний – находится в диапазоне 40-120 баллов. При высоком риске (более 120 баллов) рецидивирования решается вопрос проведении радиотерапии.

Для каждого пациента создается индивидуальный план лучевой терапии. Подобный подход позволяет прицельно облучить первичную опухоль, с максимально возможным щажением окружающих здоровых органов и тканей. При создании плана лечения учитываются также данные, полученные на предыдущих этапах лечения, если таковые были, результаты компьютерной, магнитно-резонансной томографии, ПЭТ-КТ. При проведении КТ-топометрии (разметки) на кожу могут наноситься специальные центрационные метки, обычно они наносятся специальным маркером или методом татуирования.
Первый сеанс курса лечения проводится только после того, как командой специалистов отделений лучевой терапии и медицинской физики будет подготовлен индивидуальный дозиметрического плана радиотерапии для пациента. Лучевая терапия обычно проводится в амбулаторном режиме, поэтому после окончания сеанса лучевой терапии женщина может вернуться к своим повседневным делам, не оставаясь в стационаре. Общее количество сеансов определяет врач-радиотерапевт, ориентируясь на результаты обследования, стадию заболевания, общее состояние пациента. Режим классического фракционирования предполагает проведение сеансов лучевой терапии 5 дней в неделю, 1 раз в день. Обычно разовая доза облучения составляет 1.8 - 2 Гр за фракцию. Длительность курса обычно не превышает 1,5 месяца (6 недель).
Врач радиотерапевт объясняет пациентке, как проводится сеанс лучевой терапии, а также даёт рекомендации по подготовке:
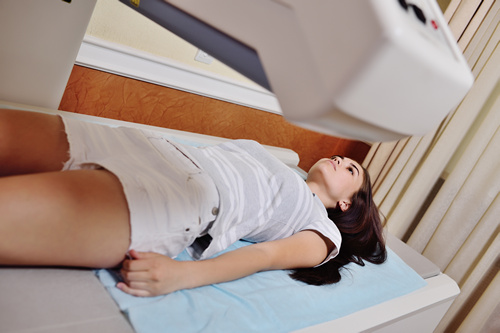
Во время сеанса лучевой терапии пациент находится под наблюдением медицинского персонала при помощи камер и микрофонов, установленных в помещении с ускорителем. Пациент должен лежать неподвижно на протяжении всего сеанса лечения, который обычно длится 15-20 минут. На протяжении всего курса лечения, проводятся регулярные осмотры с целью оценки состояния пациентки.
Проведение лучевой терапии сопряжено с возможностью развития определенных побочных эффектов. Вероятность развития и выраженность этих побочных эффектов во многом зависит от индивидуальных особенностей организма пациента, объема облучения, суммарной курсовой дозы.
Чаще всего, при использовании современных методик облучения, данные побочные эффекты носят обратимый характер, после завершения курса лечения выраженность симптомов значительно снижается, а затем они полностью проходят.
Наиболее часто на проведение лучевой терапии реагируют те органы, которые расположены в непосредственной близости от зоны облучения. В случае рака шейки матки, это кишечник,мочевой пузырь, кожа и слизистые оболочки в зоне облучения. Могут возникнуть расстройства мочеиспускания (затруднение, болезненный дискомфорт), расстройства стула, тенезмы (ложные болезненные позывы к мочеиспускании или дефекации). Возможно обострение хронических заболеваний (пиелонефрит, гломерулонефрит и прочее).
Несмотря на то, что современные технологии все еще не позволяют провести облучение совсем без побочных эффектов, тем не менее, их применение позволяет значительно уменьшить выраженность этих проявлений.

После завершения курса дистанционной лучевой или сочетанной лучевой терапии пациенту назначаются сроки контрольных обследований. Эти обследования необходимы для оценки результатов лечения.В первую очередь показана регулярная МРТ-диагностика: магнитно-резонансная томография органов малого таза с контрастированием необходимо выполнить через 1.5 - 2 месяца после последнего сеанса лучевой терапии, далее – через каждые 6 месяцев в течение года. Обязательным является регулярное наблюдение у онкогинеколога
Доктора клиники «Медскан» в Москве предлагают подробные рекомендации после проведения полного курса лечения. Также на базе клиники осуществляет свою работу Центр превентивной реабилитации, где больным, перенесшим онкологические и другие заболевания, предлагают помощь по восстановлению настоящие профессионалы.
При грамотно подобранной терапии РШМ значительно увеличиваются шансы на полное выздоровление или стойкую ремиссию. Оценить прогноз позволяет показатель пятилетней выживаемости. На начальных стадиях онкопатологии он составляет 85%.
Многопрофильная команда экспертов будет сопровождать Вас на всех этапах восстановления. В распоряжении наших специалистов – современное высокотехнологичное оборудование и передовые методики для решения задач любой сложности.
Оставьте свой номер телефона, и мы ответим на все ваши вопросы!

Расставание с любимым человеком - одно из самых сложных переживаний, с которыми многим из нас приходится сталкиваться в жизни.