Реактивный артрит — это воспаление суставов, развивающееся в ответ на инфекцию мочеполовой системе или кишечнике. Без лечения заболевание может затянуться, повлиять на кожу, внутренние органы. В этой статье разберем причины и особенности развития патологии. Вы узнаете, какие симптомы требуют обращения к врачу, как проходят обследование и лечение, как избежать осложнений и рецидивов.
Определение болезни
Реактивный артрит — негнойное воспаление суставов, которое возникает после инфекции в органах мочеполовой системы или кишечнике.
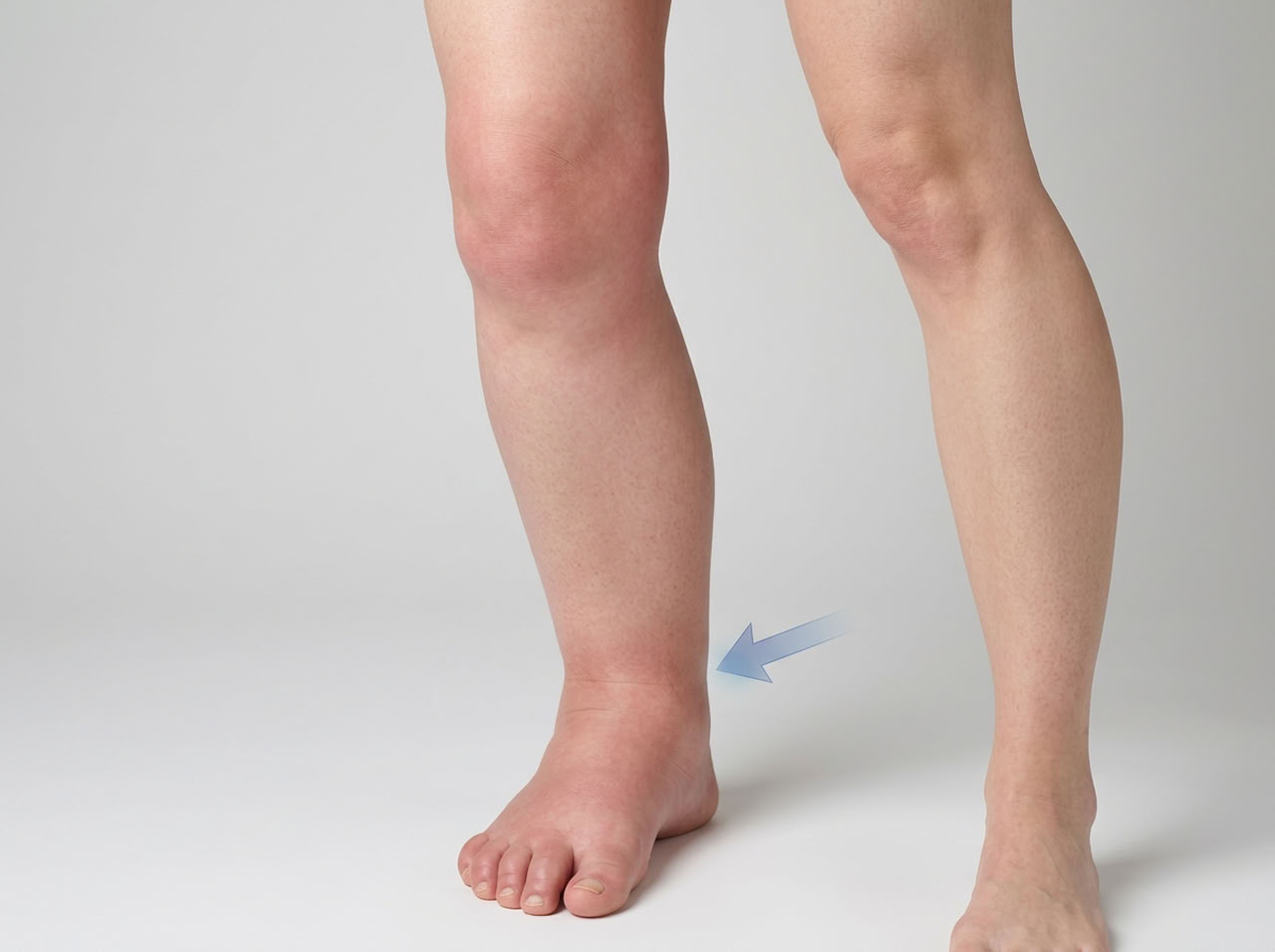
Наиболее подвержены воспалению суставы ног — колени, голеностоп, стопы. Процесс походит асимметрично: страдает одно колено или несколько непарных суставов с двух сторон.
Главная особенность — отсроченное начало. Суставы начинают болеть уже после того, как основная инфекция прошла. Обычно симптомы появляются через 1–3 недели после незащищенного полового акта или эпизода диареи.
Важно различать реактивный и ревматоидный артрит. В первом случае острое воспаление возникает как реакция на инфекцию. Во втором — речь о хроническом аутоиммунном заболевании, когда иммунитет постоянно атакует синовиальную оболочку из-за генетического сбоя. Несмотря на схожесть симптомов (боль, отек и припухлость суставов, локальное повышение температуры, утренняя скованность), методы лечения будут разными.
В большинстве случаев болезнь полностью излечима, если вовремя устранить первичный очаг инфекции, подавить воспалительную реакцию.
Почему и как развивается реактивный артрит
Воспаление начинается на фоне инфекций:
- мочеполовой системы — хламидиоза, уреаплазмоза, микоплазмоза;
- кишечника — сальмонелла, шигелла, иерсиния, кампилобактер;
- дыхательных путей;
- реже — вирусных заболеваний.
После заражения иммунная система начинает бороться с бактериями. У некоторых людей происходит сбой: защитные механизмы по ошибке атакуют собственные ткани — суставы, сухожилия, связки. Это связано с тем, что некоторые белки бактерий похожи на белки организма. Иммунитет не всегда способен их различить и запускает воспаление уже после того, как инфекция прошла.
Реактивный артрит развивается не у каждого человека — для этого требуется сочетание триггера и чувствительности иммунной системы.
Дополнительную роль играет наследственность. Наличие антигена HLA-B27 — важнейший генетический фактор, который в десятки раз повышает риск развития реактивного артрита после инфекции.
Как проявляется реактивный артрит
Процесс проходит несколько стадий:
- Скрытая (преклиническая) — человека ничего не беспокоит, но «поломка» в иммунной системе уже произошла.
- Ранняя — появляются первые симптомы, которые пациент часто списывает на усталость или мелкие травмы (легкая утренняя скованность, быстро проходящие боли, повышенная утомляемость).
- Развернутая — иммунная атака становится полномасштабной. Появляются постоянные отеки, выраженное покраснение, сильная боль, которая не дает спать по ночам. В крови резко повышены маркеры воспаления (СРБ, СОЭ).
На последней стадии если не принимать базисную терапию, начинается разрушение кости (эрозии). Процесс уже невозможно повернуть вспять.
Боль ноющая, усиливается ночью, в состоянии покоя. Утром появляется скованность, которая уменьшается при движении. По мере прогрессирования воспаление может подниматься от стоп к коленям и выше.
Другие характерные проявления:
- дактилит — пальцы становятся «сосискообразными» из-за отека;
- энтезит — боль в местах прикрепления сухожилий (пятка, подошва);
- боль в пояснице — при вовлечении позвоночника и крестцово-подвздошных суставов.
Основной признак — асимметричность воспаления. Обычно страдают колени, голеностоп, стопы. Вовлекается не более 3–4 суставов одновременно.
Поражение других органов
Кроме суставов, реактивный артрит часто затрагивает другие системы организма. Могут появляться:
- симптомы со стороны мочеполовой системы (жжение, выделения, дискомфорт);
- воспаление глаз — покраснение, ощущение песка, светобоязнь;
- кожные изменения — высыпания, огрубение кожи на стопах и ладонях;
- общие признаки воспаления — слабость, температура, снижение веса.
Классическая триада — поражение суставов, глаз и мочеполовой системы. Однако полностью полагаться на нее не стоит: такая комбинация встречается не у всех пациентов. Поэтому важно обращаться к врачу при сочетании боли в суставах с любыми дополнительными признаками, особенно после недавно перенесенной инфекции.
Течение и классификация заболевания
Реактивный артрит делят на виды по причине и длительности течения. Это помогает врачу подобрать лечение.
По происхождению выделяют два варианта патологии:
- урогенитальный — развивается после ИППП;
- постэнтероколитический — возникает после кишечных инфекций.
Течение может быть:
- острым — симптомы сохраняются до 6 месяцев;
- затяжным — до года;
- хроническим — более 1 года, с периодами обострений.
В большинстве случаев воспаление постепенно уменьшается. Но у части пациентов процесс затягивается, требует более длительного наблюдения и терапии.
Даже если симптомы кажутся умеренными, следует пройти обследование. Без лечения болезнь способна перейти в хроническую форму, привести к стойким изменениям в суставах.
Если симптомы сохраняются дольше нескольких дней или усиливаются, стоит обратиться к врачу. Начать стоит с терапевта или ревматолога — именно они координируют диагностику, направляют к нужным специалистам.
Как проявляется реактивный артрит у детей
В детском возрасте болезнь встречается реже. Развивается после кишечных инфекций, заболеваний дыхательных путей.
Ребенок жалуется на боль в ногах, отказывается от игр, прихрамывает. Иногда появляются отеки суставов, скованность после сна, боль при движении. Воспаление может затрагивать сухожилия и связки, что проявляется болью в стопе или пятке.
Симптомы со стороны других органов менее выражены, чем у взрослых. Из-за этого заболевание можно спутать с травмой или «болями роста».
Диагностика реактивного артрита
Диагноз ставят по их сочетанию признаков. Врач учитывает, как проявляется воспаление суставов, была ли недавно инфекция, есть ли типичные симптомы.
Чтобы подтвердить диагноз, назначаются исследования:
- общий и биохимический анализы крови (на признаки воспаления);
- анализ мочи;
- ПЦР или посевы для выявления инфекции;
- исследование синовиальной жидкости (при необходимости);
- рентген, УЗИ или МРТ суставов.
Дополнительно могут потребоваться консультации других специалистов — например, уролога, гинеколога или офтальмолога, если есть соответствующие симптомы.
Как проходит лечение реактивного артрита
Важно устранить инфекцию, снизить воспаление в суставах. Это позволяет остановить процесс, предотвратить переход болезни в хроническую форму.
Если выявлен возбудитель, врач назначает антибактериальную терапию. При урогенитальных инфекциях лечение проводится курсом, у обоих партнеров.
Для контроля воспаления применяются противовоспалительные препараты. Они уменьшают боль, отек, скованность, помогают вернуть подвижность суставов.
В зависимости от ситуации могут использоваться:
- нестероидные противовоспалительные препараты;
- глюкокортикостероиды (внутрисуставно или коротким курсом);
- базисные противовоспалительные препараты — при затяжном или хроническом течении.
В сложных случаях, когда стандартная терапия не дает результата, врач может рассмотреть более современные методы лечения, включая таргетные препараты.
После уменьшения боли подключаются дополнительные методы (при отсутствии противопоказаний): физиопроцедуры, лечебная физкультура для сохранения подвижности, укрепления мышц.
Риск осложнений
При неблагоприятном течении могут развиваться осложнения со стороны опорно-двигательного аппарата:
- хроническое воспаление суставов;
- ограничение подвижности;
- деформация стоп, пальцев;
- снижение физической активности.
Если воспаление сохраняется долго, процесс может затронуть другие системы организма: органы зрения, сердечно-сосудистую систему, кожу, слизистые оболочки, почки, позвоночник.
Прогноз и профилактика
В 60–80% случаев реактивный артрит проходит в течение 6–12 месяцев. Но иногда заболевание затягивается или возвращается.
Риск более тяжелого и длительного процесса выше при наличии генетической предрасположенности, выраженного воспаления, позднего начала лечения.

Профилактика направлена на снижение риска инфекций, способных запустить заболевание. Поэтому важно:
- использовать барьерную контрацепцию, если у вас есть предрасположенность к реактивному артриту или меняются партнеры;
- своевременно лечить ИППП;
- следить за качеством продуктов, мыть руки, фрукты, овощи;
- не игнорировать симптомы кишечных инфекций, своевременно обращаться к доктору;
- принимать антибиотики только по назначению врача;
- завершать назначенный курса лечения, даже если симптомы прошли.
Такие меры снижают вероятность как первичного заболевания, так и повторных эпизодов.
Диагностика и лечение реактивного артрита в «Медскан»
Важно вовремя заметить симптомы заболевания, связать их с перенесенной инфекцией и обратиться к врачу. Это поможет быстрее поставить диагноз, начать лечение. При правильно подобранной и своевременно начатой терапии легче контролировать воспаление, а риск хронизации и осложнений ниже.
Если у вас есть подозрение на реактивный артрит, запишитесь на обследование прямо сейчас — онлайн или по телефону. В госпитале «Медскан» доступна комплексная диагностика, включая лабораторные и инструментальные исследования. Опытные доктора оценят состояние суставов и внутренних органов, подберут терапию и помогут вернуться к привычной активности.