Псориатический артрит — хроническое воспаление суставов, затрагивающее позвоночник, внутренние органы. Патология развивается на фоне псориаза. Без лечения она прогрессирует, приводит к ограничению и даже полной утрате подвижности. В этой статье разберем, что это за болезнь, как проявляется, какие подходы к диагностике и лечению используются сегодня.
Что значит псориатический артрит
Псориатический артрит — это системное воспалительное заболевание, связанное с нарушением работы иммунитета. Оно развивается на фоне псориаза — кожного заболевания.
Обычно сначала появляются бляшки на коже, и только через 5–10 лет начинают болеть суставы. Но у части пациентов симптомы возникают одновременно. А в некоторых случаях сперва появляются боли и отеки в суставах, кожные бляшки — лишь спустя месяцы или годы.
Воспаление, помимо кожного покрова, затрагивает опорно-двигательный аппарат. Вовлекаются суставы, сухожилия, связки, позвоночник.
При псориатическом артрите суставы становятся болезненными, отекают, кожа над ними краснеет, нагревается. Постепенно снижается подвижность, нарушается функция конечностей.
Псориатический артрит в системе МКБ относится сразу к нескольким разделам — кожным и суставным патологиям. И поэтому обозначается разными кодами:
- L40.5 — псориаз артропатический;
- M07.0 — поражение межфаланговых суставов пальцев рук или ног;
- M07.1 — мутилирующий (деформирующий) артрит;
- M07.2 — псориатический спондилит;
- M07.3 — другие формы.
Клиническая картина зависит от того, где и насколько активно протекает воспаление.
Причины и механизм развития псориатического артрита
Медицина пока не установила точные причины сбоя в иммунной системе. Известно, что в основе лежит наследственная предрасположенность в сочетании с внешними факторами:
- инфекциями;
- травмами;
- хроническим стрессом;
- гормональным сбоем;
- употреблением никотина, алкоголя;
- приемом некоторых лекарств.
Некоторые группы препаратов могут провоцировать развитие псориатического артрита. Чаще всего это литий, бета-блокаторы (пропранолол, метопролол), лекарства от малярии, НПВС, системные кортикостероиды (преднизолон) и ряд других.
Как начинается воспаление: аутоиммунный процесс
Иммунная система начинает атаковать собственные ткани — суставы, сухожилия, связки.
В зоне воспаления активируются иммунные клетки и выделяются специальные вещества — цитокины, которые поддерживают воспалительную реакцию. Под их воздействием расширяются сосуды, появляется отек, нарушается питание тканей.
Со временем воспаление становится хроническим. В суставах начинают происходить структурные изменения: разрушается хрящ, появляются костные разрастания, снижается подвижность.
Появляются новые мелкие сосуды, из-за чего воспаление не проходит и постепенно усиливается. Без лечения суставы постепенно теряют свою функцию.
Формы псориатического артрита и варианты течения
В клинической практике выделяют несколько форм заболевания:
- асимметричный олигоартрит — поражается до 3–4 суставов, обычно на разных сторонах тела;
- симметричный полиартрит — воспаление охватывает парные суставы с обеих сторон;
- дистальная форма — страдают пальцы рук и ног;
- псориатический спондилит — вовлекаются позвоночник, область таза;
- мутилирующий артрит — редкая тяжелая форма с разрушением суставов, деформацией пальцев.
Скорость прогрессирования различается — от легкого течения с минимальными симптомами до тяжелых форм с быстрым ухудшением состояния.
Симптомы псориатического артрита: что происходит с суставами и кожей
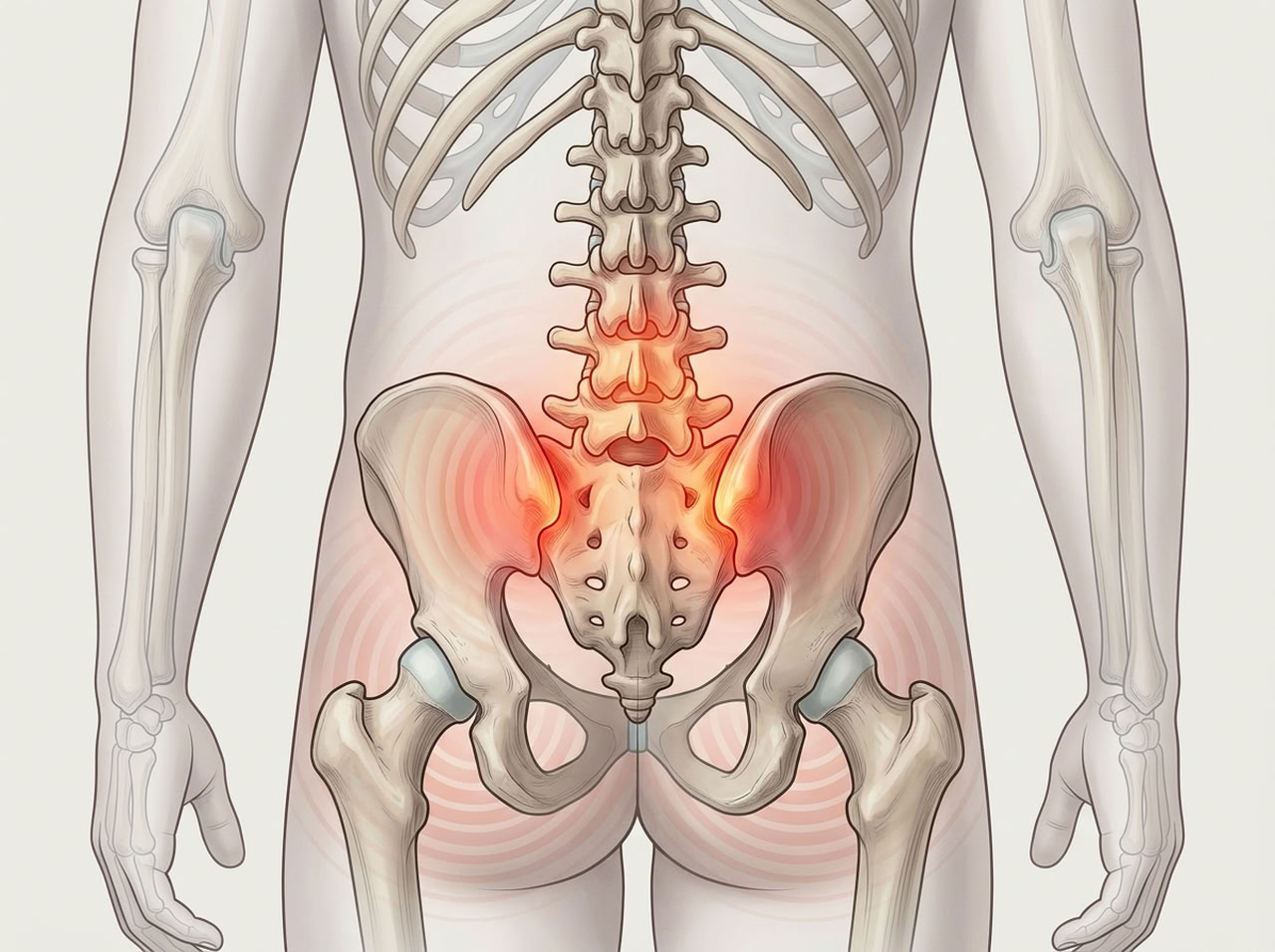
Для патологии характерны:
- боль в суставах — при движении или после нагрузки она усиливается;
- отек, покраснение, повышение температуры в пораженной зоне;
- ощущение скованности по утрам;
- снижение подвижности, привычной активности.
Воспаление часто носит асимметричный характер — поражаются суставы с одной стороны тела, в разных зонах.
У некоторых пациентов воспаляются участки, где сухожилия крепятся к костям (энтезит). Из-за этого человек чувствует боль области пятки, подошвы ноги.
Может ухудшаться общее состояние: появляются слабость, утомляемость, иногда повышается температура.
Что происходит с суставами, пальцами, позвоночником
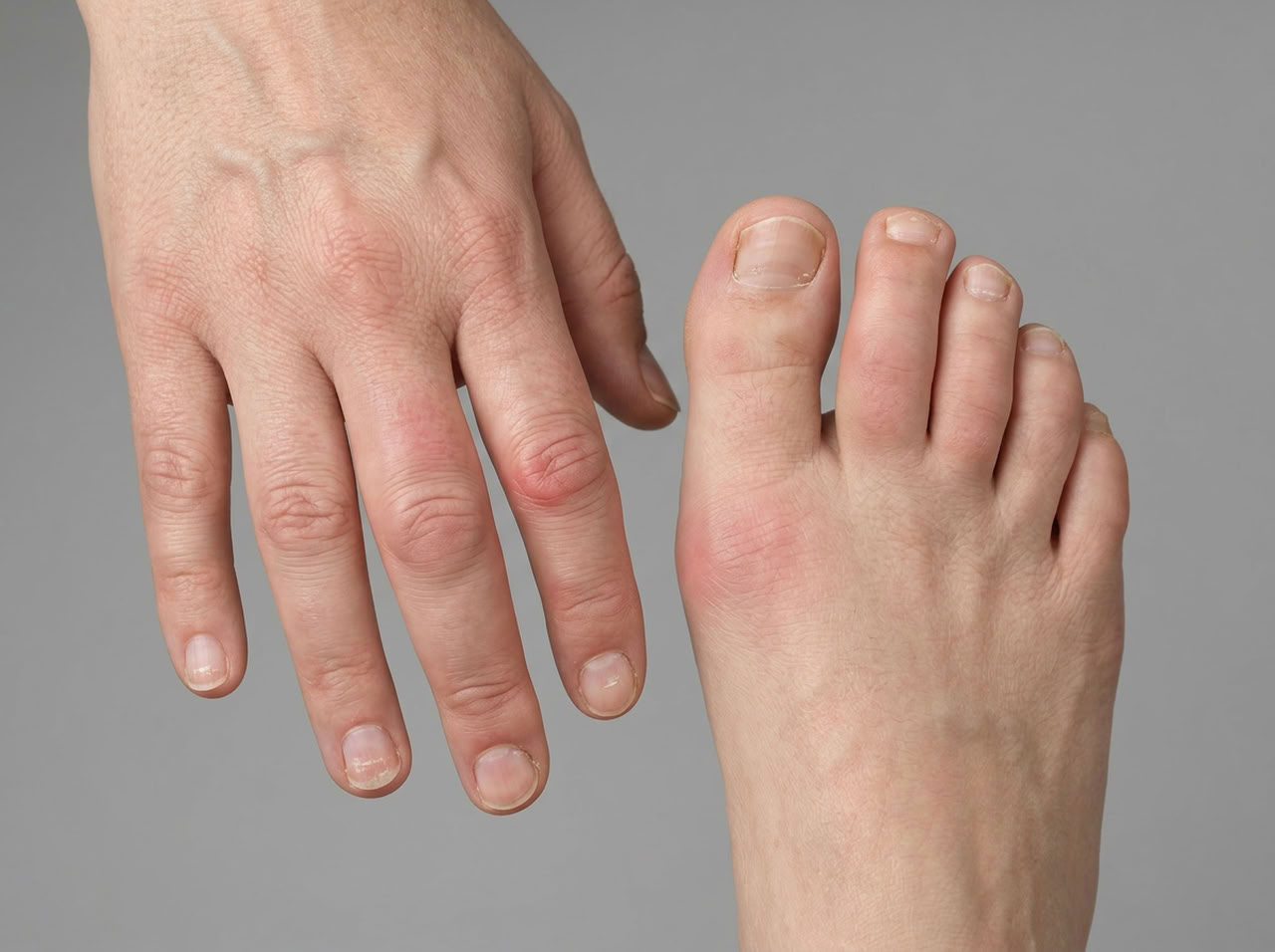
Поражение кистей и стоп часто начинается с мелких суставов. Пальцы отекают, деформируются, болят при движении.
Характерный признак псориатического артрита — дактилит. Палец на ноге или руке воспаляется, становится отечным, красным, болезненным, приобретает форму «сосиски».
При вовлечении позвоночника появляется боль в спине. Она усиливается ночью или после длительного покоя, уменьшается при физической активности.
Как изменяются кожа, ногти
Псориатический артрит почти всегда связан с псориазом, при котором на коже появляются характерные бляшки — участки покраснения с шелушением. Они чаще располагаются на локтях, коленях, волосистой части головы, за ушами.
Ногти становятся ломкими, появляются точечные углубления, возможно утолщение или отслоение ногтевой пластины.
Особенности псориатического артрита у детей и взрослых
У взрослых чаще наблюдается классическая картина: сначала изменяется кожа, а через некоторое время присоединяется поражение суставов.
У детей заболевание встречается реже. В раннем возрасте чаще болеют девочки. Страдает небольшое количество суставов, но могут воспаляться глаза и пальцы.
Какие исследования помогают поставить диагноз
Первичный осмотр проводит ревматолог. Врач оценивает состояние суставов, изменения кожи и ногтей, уточняет жалобы и анамнез.
Важным ориентиром служит сочетание суставного синдрома и псориаза. Однако кожные проявления могут отсутствовать или появляются позже.
Для уточнения диагноза доктор назначает:
- анализы крови (С-реактивный белок, СОЭ) — отражают активность воспаления;
- оценку уровня мочевой кислоты — для диагностики подагры;
- анализ на ревматоидный фактор — помогает исключить ревматоидный артрит;
- генетические маркеры — указывают на предрасположенность к заболеванию;
- исследование суставной жидкости — исключает другие причины воспаления.
Из инструментальных методов применяются:
- рентгенография — выявляет изменения в суставном аппарате;
- МРТ — позволяет увидеть воспаление еще до появления видимых разрушений на рентгене;
- УЗИ суставов — показывает состояние мягких тканей, наличие воспаления;
- КТ — применяется в сложных случаях для детальной оценки структурных повреждений.

Заболевание часто маскируется на другие суставные патологии (остеоартрит, подагру, ревматоидный артрит), особенно на ранних стадиях. Поэтому важно провести дифференциальную диагностику.
Подходы к лечению псориатического артрита
Терапия направлена на купирование боли и воспаления. Главная задача — остановить разрушение тканей, добиться ремиссии, сохранить подвижность и активность.
Медикаментозное лечение включает:
- нестероидные противовоспалительные препараты — уменьшают боль, отек, скованность;
- базисные противовоспалительные — замедляют развитие болезни, защищают суставы от разрушения;
- таргетные — воздействуют на конкретные механизмы воспаления;
- глюкокортикостероиды — вводятся в пораженный сустав, чтобы быстро подавить локальное воспаление.
При тяжелом течении подключают генно-инженерные биологические препараты, которые действуют на уровне иммунной системы.
Проводится коррекция сопутствующих состояний — обменных нарушений, хронических инфекций, сердечно-сосудистых заболеваний.
При выраженном разрушении рассматривается хирургическая операция, включая замену сустава.
Что помогает помимо лекарств

Немедикаментозные методы усиливают эффект терапии. К ним относятся:
- физиотерапия (магнитотерапия, лазеротерапия, электрофорез) — уменьшает воспаление, улучшает кровообращение;
- лечебная физкультура — поддерживает подвижность, укрепляет мышцы;
- контроль массы тела — снижает нагрузку на суставы;
- рациональное питание — помогает поддерживать обмен веществ;
- снижение уровня стресса — уменьшает риск обострений.
Комплексный подход позволяет пациенту дольше оставаться активным, самостоятельным, сохранять качество жизни.
К чему приводит прогрессирование болезни
Без лечения суставы постепенно разрушаются. Сначала снижается подвижность, затем появляются деформации, а на поздних стадиях возможно полное ограничение движений. В тяжелых случаях сустав полностью утрачивает подвижность — это состояние называется анкилоз. Человеку становится сложно выполнять даже простые действия — держать предметы, ходить, обслуживать себя.
Могут развиться системные осложнения:
- воспаление глаз (увеит);
- нарушения со стороны сердца и сосудов;
- поражение почек и печени;
- сбои в обмене веществ, включая набор веса и развитие сахарного диабета.
Также повышается риск инфаркта, инсульта из-за повреждения сосудов и нарушения метаболизма.
Прогноз
Псориатический артрит относится к хроническим заболеваниям. Со временем он способен прогрессировать, приводя к изменениям в суставах. Как быстро это произойдет и насколько выраженными будут симптомы, зависит от ряда факторов:
- количества пораженных суставов;
- выраженности воспаления;
- наличия эрозий, деформаций;
- сопутствующих патологий;
- на какой стадии пациент обратился к врачу.
Если начать лечение на ранних стадиях, чаще всего удается сохранить здоровье опорно-двигательного аппарата на долгие годы.
Профилактика
Полностью предотвратить развитие псориатического артрита невозможно. Основное внимание уделяется раннему выявлению болезни, контролю воспаления.
Рекомендуется:
- регулярно наблюдаться у врача, если у вас псориаз;
- обращать внимание на любые суставные симптомы;
- своевременно лечить инфекции;
- избегать сильного стресса;
- поддерживать нормальный вес.
При псориазе важно регулярно проверять состояние суставов, даже если ничего не беспокоит.
Заключение
Псориатический артрит требует постоянного наблюдения. Полностью вылечить болезнь нельзя, но при правильно подобранной терапии можно контролировать симптомы, замедлить прогрессирование.
Если вы заметили боль, скованность, отек в суставах — не откладывайте обращение к специалисту. Приглашаем на диагностику и консультацию в клинику «Медскан». Поможем разобраться в причинах дискомфорта и подобрать эффективное лечение с учетом вашего состояния.